肝がん撲滅プロジェクト
「たかが脂肪肝」ではありません、脂肪肝は<前がん状態>ですので、ご注意ください!
皆さんは、「脂肪肝」という言葉をご存知ですね。「付き合いが多くてよう、毎晩遅くまで呑まなかんし、家でも酒がないと飯が喰えんもんでアルコール漬けになって、医者に脂肪肝と言われたわ」、「食べ過ぎで、医者に脂肪肝と言われたわ」(以上は名古屋弁的)、という話をよく聞きますよね。
以前は贅沢病の一つともいわれていたこの脂肪肝は、今では生活習慣病の一つと言われていますが、実は将来の肝臓にとってとても怖い状況にあることが最近わかってきて大きな社会問題になろうとしています。

飽食の時代と脂肪肝
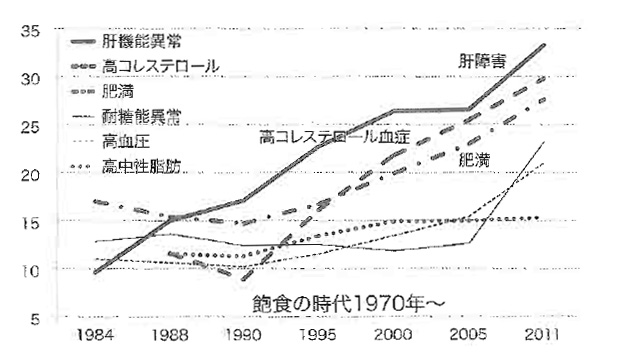
▲ 図1
図1は、2011年の日本ドック学会からの報告ですが、健診受診者の33,3%に肝機能異常を認め、その内訳をみると健診受信者の35%に脂肪肝が見られたということです。
脂肪肝は、「顕微鏡で肝臓の細胞の30%以上が脂肪滴(中性脂肪)に占められている状態」をいいます。一般に食事からとった糖質は膵臓から分泌されるアミラーゼという消化酵素によって小腸でブドウ糖に分解されて肝臓に運ばれます。脂質(脂肪)は膵臓から出るリパーゼという消化酵素と胆汁の助けを受けて小腸から吸収されて脂肪酸、さらに中性脂肪になります。食事からのエネルギーと消費するエネルギーのバランスが取れていればいいのですが、脂質や糖質の取りすぎや運動不足によって過剰となった脂肪酸やブドウ糖が中性脂肪として肝細胞に蓄積されることにより脂肪肝が生じます。
脂肪肝の原因としては大きく分けて、①アルコールによるもの、②過栄養、肥満によるもの、③薬剤性のものなどがありますが、日常的には①②が問題となります。
脂肪肝の肉眼所見
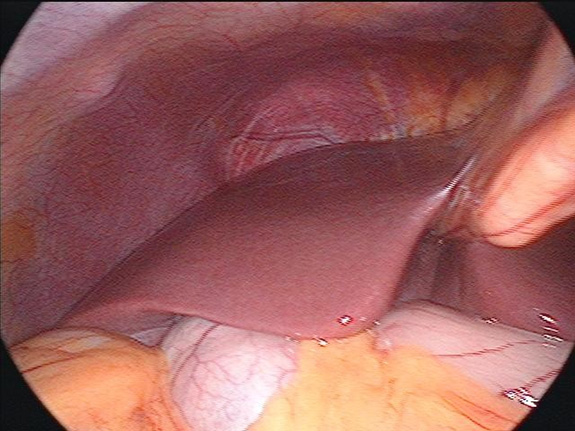
正常肝
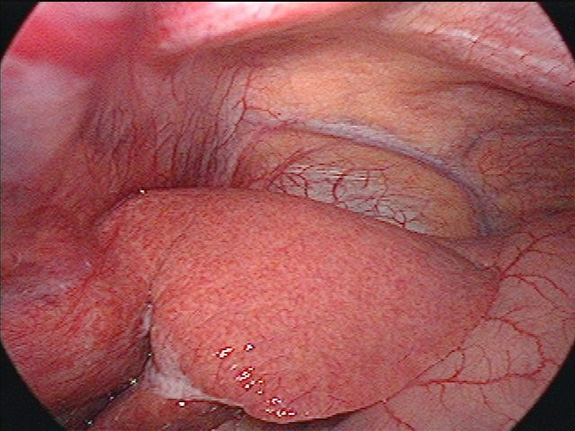
脂肪肝 (いわゆるフォアグラ状態)
原因別の異なる2種類の脂肪肝
アルコールを毎日多く飲む人に生じるアルコール性肝障害・肝硬変は昔から有名です。現在では、アルコール量として毎日60g以上を長年飲み続ける(常習飲酒家と言います)ことによって肝細胞が炎症を起こして壊死した結果アルコール性肝炎や脂肪肝になり、これが進行して肝臓の線維化が起こり、さらに肝硬変になることがわかっています。
もう一つはアルコールを飲まない人に見られる非アルコール性脂肪性肝疾患NAFLD(non-alcoholic fatty liver disease)がありますが、この中で肝細胞の壊死や炎症などの障害が長期間続くと肝臓の線維化が生じて、肝硬変につながる非アルコール性脂肪性肝炎NASH(non-alcoholic steatohepatitis)が最近注目されています。
このように長期的な肝細胞障害、繊維化、肝硬変という障害の結果としてウィルス性慢性肝炎や肝硬変の場合と同じように肝がん(肝細胞癌)の発生の母地となることがわかってきています。
脂肪肝と肝がんの関係
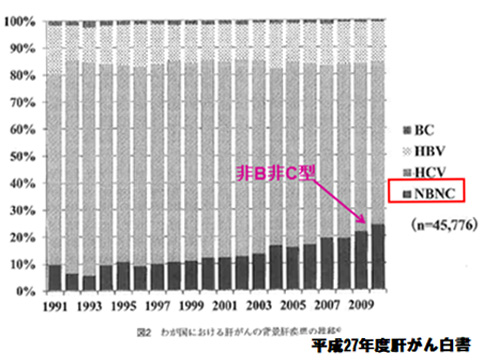
▲ 図2
以前は日本人の肝がんの75%以上はウィルス感染によるものでしたが、近年は脂肪肝などによる肝障害が原因となっているものが約25%に増加していると報告されています。(図2.平成27年度肝がん白書)。
アルコール性肝障害・脂肪肝に加えて、飲酒しない人の脂肪肝NAFLDの線維化が進んで、非アルコール性脂肪肝炎NASHの状態から、肝がんが発生する症例が増えた結果とされています。
脂肪肝NASHはC型慢性肝炎と似たような経過をとります。20年追跡した場合の肝発がん率はNASHの方が低いのですが、肝がんが発生した場合の予後はC型慢性肝炎に比べて不良とされています。
NASHに対する医師ならびに患者さんの知識・認識が乏しくて、CTスキャンや超音波検査などの画像診断が十分に行われず、肝がんの発見が遅れることによると考えられます。NASHの患者さんは長い経過で肝硬変に移行し、20年以上を経て40%以上の患者さんに肝がんが発生するという報告もあります。
脂肪肝と生活習慣病の関係
アルコール性肝障害に合併した肝がんの患者さんには、糖尿病(61%)、肥満(36%)、高脂血症(28%)などの生活習慣病が合併しています。また糖尿病患者さんの29%は肝機能障害を合併していることも分かっています。
糖尿病患者さんの致死的合併症の第1位は悪性腫瘍(34%)、第2位が血管障害(27%)、第3位が感染症(14%)で、悪性腫瘍の第1位は肝がんです。生活習慣病と肝細胞癌との関連が深いことがわかります。

脂肪肝の改善はどのようにするのが適切か
以上より、脂肪肝・糖尿病の患者さん、肥満の方は適切な検査を定期的に受けることが肝硬変や肝がんへの移行を防ぐ手助けとなり、
もしも肝がんが発症しても早期に発見して適切な治療を受けることが大切となります。
- 糖尿病や肥満の方はまず脂肪肝を疑いましょう。
- 住民・企業検診などで肝機能障害を指摘された場合には脂肪肝を考えましょう。
- そのような場合は、肝臓専門医を受診して、一度は超音波検査ないしはCTスキャンを受けて、脂肪肝の程度を知っておきましょう。
- 治療の基本は食事療法と運動療法、そして薬物療法です。糖尿病と同じです。
- 食事療法に関しては、身長と体重から計算する標準体重を目指しての十分な管理が必要です。
生半端な知識による自己流の管理では不十分です、病院の栄養管理士による栄養指導を受けることをお勧めします。 - 運動療法は、本来は有酸素運動が必要ですが、これができない方は毎日の散歩、階段の昇降などを継続することが大切と考えます。
- かかりつけ医ないしは肝臓専門医への定期的な受診による血液検査と、画像診断を受けることが肝がん発見には必要です。
脂肪肝に対する当院の取り組み
先にも述べましたように、日本の肝がんの患者さんの約25%が脂肪肝を主とする肝障害を原因としていますが、当院で肝がんの患者さんの傾向も同様です。
特に肝切除を行って、切除標本を顕微鏡で調べるとアルコール性肝硬変の脂肪肝の場合と同様に、非アルコール性NASHの特徴を持った脂肪肝を認めます。
また、健診の結果肝機能障害を指摘されて専門施設を探して当院を受診される患者さんのほとんどの方がCTにより脂肪肝であることが確認され、同時にその程度も分かります。
(ちなみにCTを行うまでもなく、体系で脂肪肝と推測されますが・・・。)
そこで当院では、早くから脂肪肝の患者さんの将来を憂いて、今後どのように対応していくのが妥当であるかについて検討して参りました。
(1)CTによる脂肪肝の重症度判定
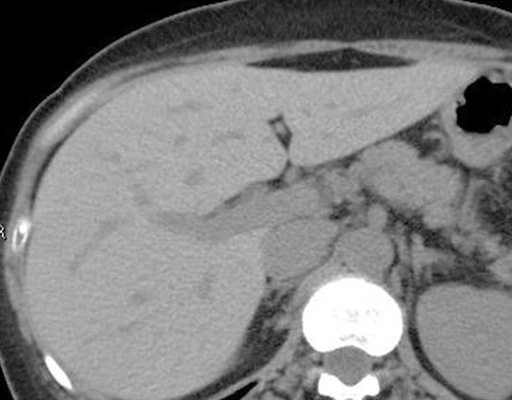
正常
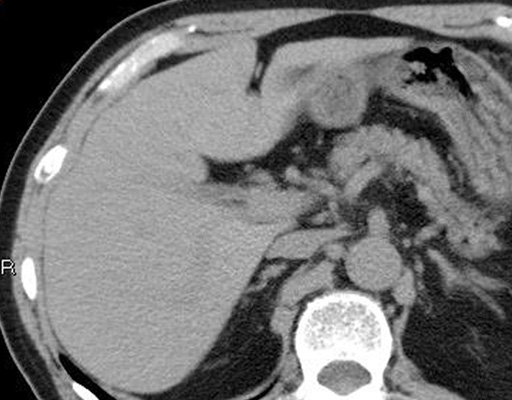
軽度の脂肪肝
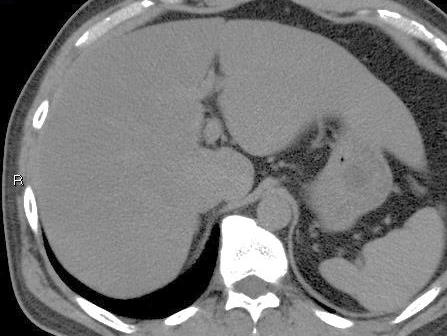
中等度の脂肪肝
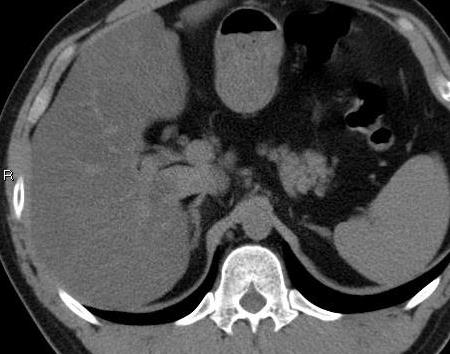
高度の脂肪肝
正常の肝臓組織の中には、肝動脈、門脈、胆管が収まっているグリソン鞘といわれるさやと肝静脈が走行していて、これらは肝臓の肝細胞組織より柔らかくて、黒っぽく見えます。
皮下脂肪、内臓脂肪は柔らかくて黒く見えます。肝細胞の中に中性脂肪が蓄積するほど肝細胞の部分は黒く見えます。進行すると肝細胞部とグリソン鞘部の白黒が逆転しています。
(2)肝機能検査値の評価
血液検査の肝機能検査値の中で、ウィルス性肝炎でも重要な意味を持つALT(GPT)は、脂肪肝の場合も重要とされています。
特に80U/l以上が長期間続くと発がん率が高くなり、いわゆる高リスクとなることがわかっています。
(3)肝機能検査値ALTと脂肪肝の程度(Grade)との融合
先に記載したようにNASHからの肝発がんが問題となりますが、NASHの診断には肝生検と言って肝臓に細い針を刺して組織をとって顕微鏡で調べる必要があります。
これは患者さんに多少のリスクのある検査(侵襲があるといいますが)となります。
そこで当院では、ALTとCTによる脂肪肝の程度(Grade)の組み合わせによる当院独自の追跡法を考案して、他の肝機能因子、肝がん腫瘍マーカ―(AFP,PIVKA-II:ともに保険適応)などを加味して、将来肝生検を行わなくても、NASHとしてのリスクを把握できるような、より適切な追跡法を開拓しようとして、脂肪肝に対する体系化した追跡を開始したところです。
脂肪肝と認識しておられる方、脂肪肝が心配と思われている方、あるいは糖尿病で既に肝機能障害を指摘されご心配な方など、将来を考えて定期的な追跡をご希望される方は、保険証をもってお気軽に受診下さい。
平成29年11月


